Zakład Planowania Radioterapii
Kontakt:
Kierownik – dr n. med. Magdalena Peszyńska-Piorun:
42 689 55 33 me.peszynska@kopernik.lodz.plPracownia Teleradioterapii:
42 689 55 32Pracownia Dozymetrii:
42 689 55 32Pracownia Brachyterapii:
42 689 55 09Zakład Planowania Radioterapii

Kierownik:
dr Magdalena Peszyńska-Piorun
Zakład Planowania Radioterapii składa się z 10 fizyków, w tym 8 posiadających tytuł specjalisty fizyki medycznej. Jesteśmy członkami zespołu zajmującego się radioterapią.
Przygotowujemy plany leczenia pacjenta oraz wykonujemy jego weryfikację. Sprawujemy dozymetryczny nadzór nad aparaturą medyczną wykorzystywaną w procesie leczenia radioterapeutycznego, zarówno w teleradioterapii jak i brachyterapii.
Wysokie kwalifikacje naszego zespołu w znacznym stopniu wpływają na jakość procesu leczenia pacjentów i umożliwiają wprowadzanie nowoczesnych rozwiązań stosowanych na całym świecie.
Fizyk medyczny i jego rola w procesie leczenia onkologicznego
Radioterapia jest pracą zespołową, w której udział biorą przedstawiciele różnych zawodów medycznych – lekarz specjalista radioterapii onkologicznej, specjalista fizyki medycznej, elektroradiolog, czy inżynier medyczny. Pacjent zakwalifikowany do leczenia metodą radioterapii, ma kontakt z lekarzem, który prowadzi jego leczenie oraz elektroradiologiem, z którymi spotyka się na akceleratorze medycznym podczas seansu radioterapii. Praca fizyka medycznego jest mało znana, przeważnie odbywa się bez bezpośredniego kontaktu z pacjentem, ale ma kluczowe znaczenia dla prawidłowego zaplanowania i bezpiecznego procesu leczenia.
Kim jest specjalista fizyki medycznej?
Fizyk medyczny jest samodzielnym zawodem medycznym. Cykl kształcenia specjalisty fizyki medycznej obejmuje studia na kierunku fizyka lub fizyka medyczna oraz kilkuletnią specjalizację z fizyki medycznej zakończoną egzaminem państwowym. W diagnostyce specjalista fizyki medycznej odpowiedzialny jest za kontrolę urządzeń oraz procedur diagnostycznych w celu zapewnienia optymalnej jakości badań.
W radioterapii specjalista fizyki medycznej odpowiedzialny jest za przygotowanie indywidualnego planu leczenia u pacjenta zakwalifikowanego do radioterapii oraz za kontrolę akceleratorów medycznych stosowanych w teleradioterapii i aparatów do brachyterapii. Specjalista fizyki medycznej odpowiedzialny jest także za wdrażanie do użytku klinicznego nowych technologii w diagnostyce i terapii.
Radioterapia
Zanim zapadnie decyzja o rozpoczęciu radioterapii, u pacjenta przeprowadzana jest szczegółowa diagnostyka przy użyciu metod obrazowych opartych na zjawiskach fizycznych. Tomografia Komputerowa, Rezonans Magnetyczny czy całe spektrum badań z zakresu medycyny nuklearnej, m.in. Tomografia Pozytonowa PET, podlegają kontroli przez specjalistę fizyki medycznej.
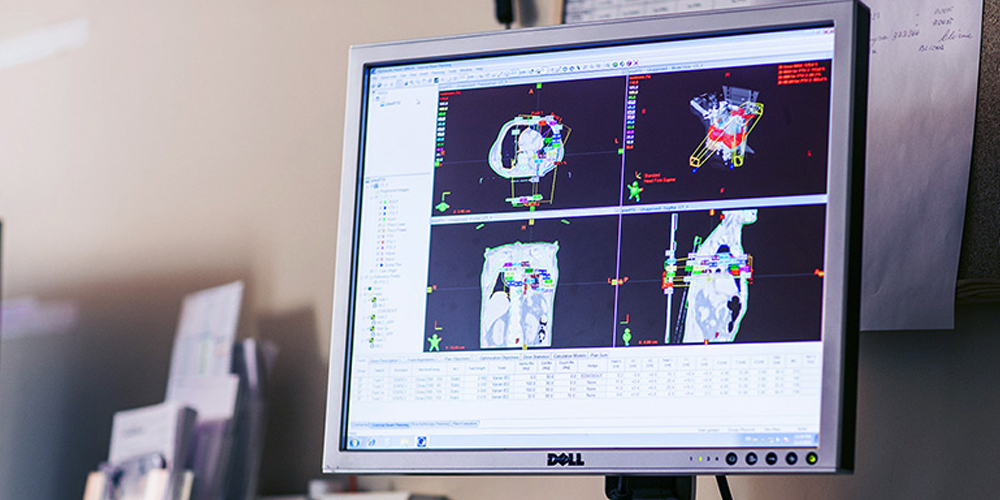
Czym jest plan leczenia radioterapii?
Każdy pacjent zakwalifikowany do radioterapii ma przygotowany przez specjalistę fizyki medycznej indywidualny plan leczenia, zaakceptowany przez lekarza specjalistę radioterapii onkologicznej.
Specjalista fizyki medycznej opracowuje układ wiązek terapeutycznych o odpowiedniej energii promieniowania. Celem wykonania planu leczenia jest skoncentrowanie dawki w obszarze guza i maksymalne oszczędzenie tkanek znajdujących się w jego pobliżu. Rola fizyka medycznego jest tutaj analogiczna do pracy farmaceuty. Farmaceuta przygotowuje lek na podstawie zlecenia od lekarza, łącząc ze sobą różne substancje. Fizyk medyczny przygotowuje lek, jakim jest indywidualny plan leczenia. W radioterapii używane jest niewidoczne promieniowanie jonizujące, generowane przez akcelerator medyczny. Rozumiejąc fizykę promieniowania oraz stosując zaawansowane metody obliczeniowe, fizyk medyczny przy użyciu systemów komputerowych potrafi zasymulować oddziaływanie promieniowania z tkankami pacjenta. Powstaje zatem plan leczenia, wirtualne lekarstwo, zawierający informację o rozkładzie dawki promieniowania jonizującego w guzie nowotworowym oraz sąsiednich tkankach. Przygotowanie planu trwa od kilku godzin do kilku dni w zależności od stopnia skomplikowania sytuacji klinicznej.
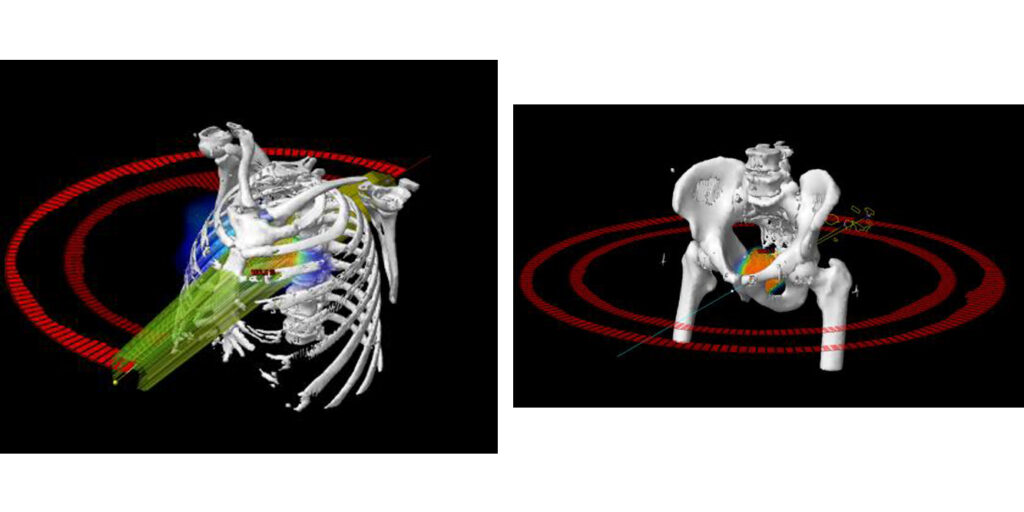
Rysunek: Przykłady układu wiązek terapeutycznych dostosowanych do indywidualnej anatomii pacjenta. Pierwszy rysunek: technika łukowa WMAT (Volumetric Arc Therapy) zastosowana w radioterapii nowotworu płuca. Rysunek drugi: technika łukowa WMAT zastosowana w radioterapii nowotworu gruczołu krokowego.
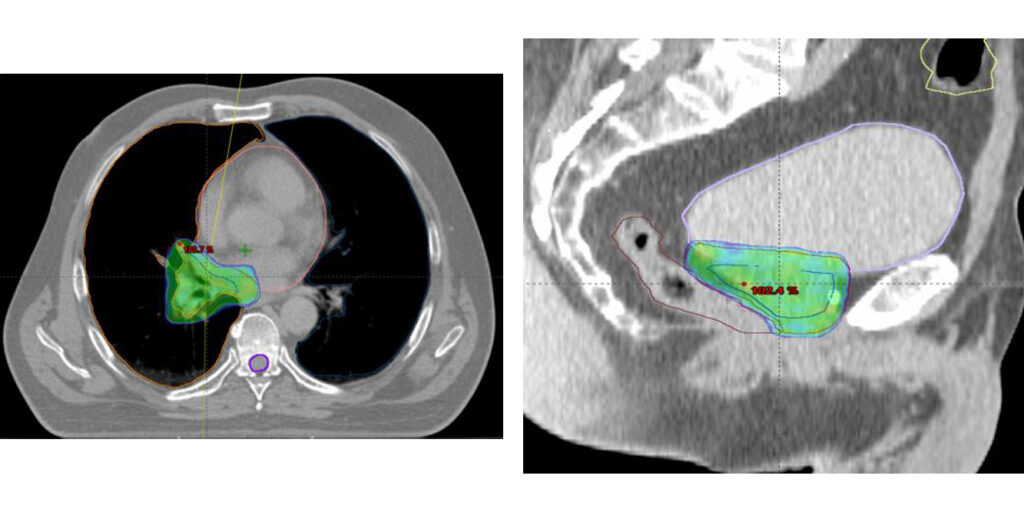
Rysunek: Przekrój badania tomografii komputerowej służącej do przygotowania indywidualnego planu leczenia. Rozkład dawki promieniowania przedstawiono w skali kolorystycznej. Pierwszy rysunek: dawka terapeutyczna dostosowana do nowotworu płuca. Rysunek drugi: dawka terapeutyczna dostosowana do gruczołu krokowego.
Czym są pomiary dozymetryczne?
Radioterapia realizowana jest na akceleratorze medycznym lub przy użyciu aparatu do brachyterapii. Przed dopuszczeniem do użytku klinicznego, akcelerator medyczny musi przejść rygorystyczne testy akceptacyjne. Specjalista fizyki medycznej wykonuje szereg skomplikowanych i czasochłonnych pomiarów, zajmujących często kilka tygodni. W czasie pomiarów fizyk medyczny analizuje i sprawdza poprawność generowanego przez aparat promieniowania oraz zbiera dane, by móc skonfigurować komputerowy system planowania leczenia. Dane zebrane podczas pomiarów stanowią podstawę do użycia zaawansowanych algorytmów do symulacji rozkładu dawki promieniowania w ciele pacjenta. Dane pomiarowe poddawane są również niezależnym audytom, między innymi przez IAEA (Międzynarodową Agencję Atomistyki), w celu zapewnienie najwyższego bezpieczeństwa realizowanej terapii. Kontrola urządzeń do radioterapii wykonywana jest też okresowo zgodnie z Rozporządzeniem Ministra Zdrowia.
Przed pierwszą frakcją radioterapii, plan leczenia jest kontrolowany przez specjalistę fizyki medycznej pod kątem zgodności dawki zaplanowanej z dawką realizowaną na akceleratorze medycznym lub aparacie do brachyterapii. Celem kontroli jest zapewnienie precyzyjnej i bezpiecznej radioterapii.
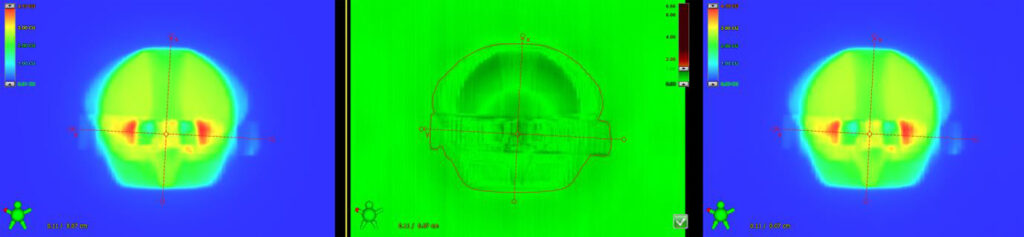
Rysunek: Dawka z planu leczenia (lewy obrazek). Dawka zrejestrowana przez detektor (prawy obrazek). Zgodność dawki zaplanowanej ze zrealizowaną (środkowy obrazek).
Podsumowanie
Coraz bardziej zaawansowana technologicznie współczesna radioterapia wymaga wysoce wyszkolonego personelu medycznego (lekarzy specjalistów radioterapii onkologicznej, specjalistów fizyki medycznej, elektroradiologów, inżynierów medycznych).




